 В последние годы стали широко использоваться различные медикаментозные способы обезболивания родов. Среди них получила достаточно широкое распространение эпидуральная анестезия. Подобное обезболивание применяется не только в процессе самостоятельных (естественных) родов, но и для производства кесарева сечения.
В последние годы стали широко использоваться различные медикаментозные способы обезболивания родов. Среди них получила достаточно широкое распространение эпидуральная анестезия. Подобное обезболивание применяется не только в процессе самостоятельных (естественных) родов, но и для производства кесарева сечения.

Что такое эпидуральная анестезия
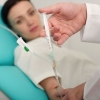
Эпидуральная (перидуральная) анестезия – это метод регионарной анестезии, суть которого заключается во введении лекарственных препаратов в эпидуральное пространство. При проведении такой анестезии возможно достижение трех эффектов:
- аналгезия – потеря болевой чувствительности;
- анестезия – потеря общей чувствительности;
- миорелаксация – расслабление мышц.
Введение лекарства производится в эпидуральное пространство, окутывающее твердую оболочку, и находится на протяжении всего спинного мозга. Название данного вида регионарной анестезии обусловлено переводом терминов с латыни (peri – «вокруг», epi – «над», dura mater – «твердая мозговая оболочка»).
Механизм действия эпидуральной анестезии основан на проникновении лекарственных препаратов через твердую оболочку спинного мозга, воздействие их на корешки и нервные окончания последнего, что приводит к ослаблению болей (например, при воспалении нервных корешков или межпозвоночных дисков) или потере чувствительности.

Препараты для эпидуральной анестезии
В основном для проведения эпидуральной анестезии используются анестетики местного действия: новокаин, лидокаин, буливакаин, ропивакиан. Для усиления эффекта допускается введение в раствор опиатов – наркотических анальгетиков, таких как промедол, морфин и другие. Однако в России их применение для проведения эпидуральной анестезии запрещено. Иногда в раствор добавляется клофелин и кетамин (препарат для общего наркоза). Раствор местного анестетика готовят в разведении с адреналином (1:200000), что усиливает действие обезболивающего средства.

В каких случаях проводят эпидуральную анестезию?
Эпидуральная анестезия широко используются во время родов, особенно, если последние осложненные (дискоординация родовой деятельности, клинически узкий таз первой степени, дистоция шейки матки), а также для снятия болей во время схваток у рожениц, которые не прошли психопрофилактическую профилактику и не подготовлены к родам (боль зачастую обусловлена страхом). Другие сферы применения эпидуральной анестезии:
- местная анестезия при воспалении корешков спинного мозга или межпозвоночных дисков;
- дополнение к общей анестезии при проведении лапаротомии (рассечении живота);
- при производстве кесарева сечения (оптимальный вариант – нет влияния лекарственных препаратов на плод, сознание роженицы сохраняется, присутствует возможность приложить новорожденного к груди сразу после его извлечения);
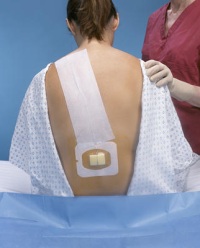
- послеоперационное обезболивание (в этом случае в эпидуральном пространстве оставляют катетер, через который вводят анестетики);
- обезболивание при некоторых видах спинной боли.

Достоинства и недостатки
Эпидуральная анестезия, как и все методы обезболивания, имеет свои недостатки и преимущества.
Достоинства эпидуральной анестезии:
- полное сохранение сознания роженицы во время родов или кесарева сечения (женщина слышит первый крик ребенка, может взять его на руки и приложить к груди);
- отсутствует риск ранения трахеи и аспирационного синдрома, как при проведении эндотрахеального наркоза;
- возможность продлевать анестезию на любой срок;
- относительная стабильность гемодинамических показателей (артериальное давление, пульс);
- отсутствует негативное влияние анестетика на плод (они не проникают через плацентарный барьер).
К недостаткам проведения эпидуральной анестезии относятся:
- нарушается связь между матерью и ребенком (ребенок также нуждается в обезболивании в родах, и получает его за счет выработки гормонов счастья – эндорфинов организмом матери; при проведении эпидуральной анестезии данные гормоны не синтезируются);
- головные боли после анестезии (обусловлены затеканием спинномозговой жидкости в эпидуральное пространство при случайном повреждении твердой оболочки);
- субарахноидальные кровоизлияния;
- случайное введение большей дозы анестетика;
- аллергические реакции на лекарственный обезболивающий препарат;
- технические трудности;
- длительный период воздействия анестетика и подавление чувствительности (примерно, через 20 минут после выполнения манипуляции);
- неадекватное обезболивание (низкая доза анестетика или отсутствие его действия на корешки спинного мозга).
Анна Созинова